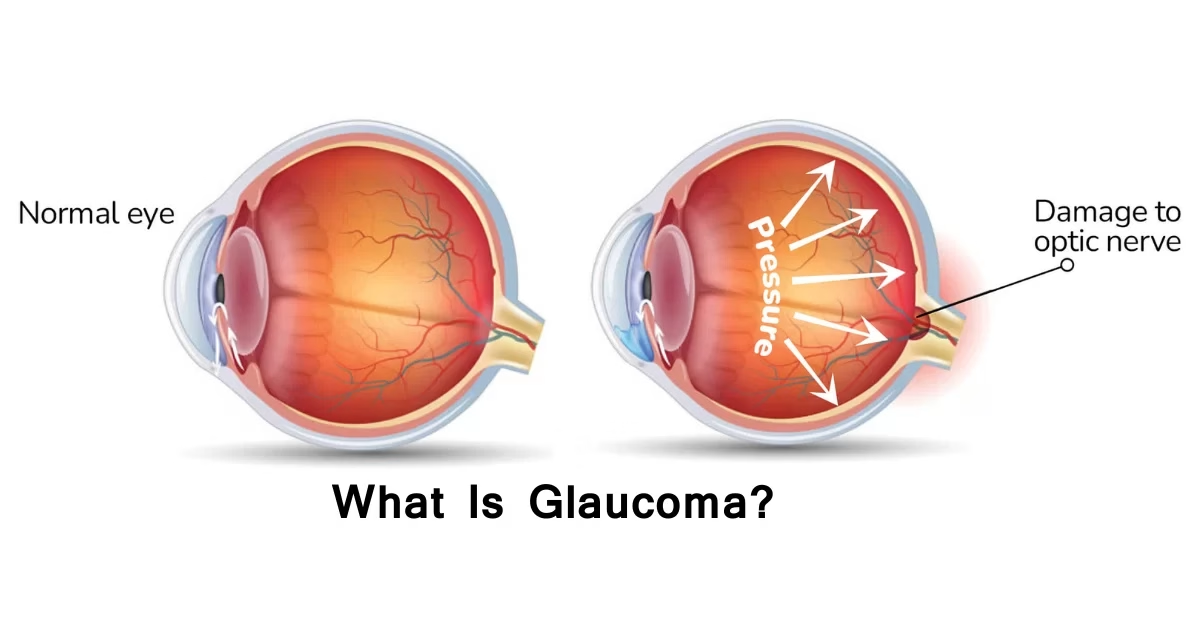
Bệnh tăng nhãn áp, một nhóm các bệnh về mắt gây tổn thương dây thần kinh thị giác, là nguyên nhân hàng đầu gây mất thị lực không hồi phục trên toàn thế giới. Ước tính có khoảng 80 triệu người mắc bệnh trên toàn cầu tính đến năm 2025, và các nghiên cứu dịch tễ học gần đây dự báo con số này có thể vượt quá 110 triệu vào năm 2040. Với tính chất âm thầm tiến triển, thường được mệnh danh là "kẻ đánh cắp thị lực thầm lặng", việc hiểu rõ về bệnh tăng nhãn áp là vô cùng cần thiết để phát hiện sớm và can thiệp kịp thời.
Bức Tranh Tổng Quan về Bệnh Tăng Nhãn Áp: Triệu Chứng và Sự Đa Dạng
Tăng nhãn áp không phải là một bệnh duy nhất, mà là một thuật ngữ chung cho một nhóm các tình trạng gây tổn thương dây thần kinh thị giác, thường liên quan đến áp lực bên trong mắt tăng cao (IOP). Điều đáng lo ngại là, ở giai đoạn đầu, hầu hết bệnh nhân không nhận thấy bất kỳ thay đổi thị lực nào, cho đến khi dây thần kinh thị giác đã bị tổn thương đáng kể.
Những Dấu Hiệu Đặc Trưng của Bệnh Tăng Nhãn Áp
Các triệu chứng của bệnh tăng nhãn áp thay đổi đáng kể tùy thuộc vào dạng bệnh:
-
Tăng nhãn áp góc mở (Open-angle glaucoma): Đây là dạng phổ biến nhất, tiến triển chậm rãi và không gây đau đớn. Bệnh nhân thường mất dần thị lực ngoại vi (hai bên) mà không hề hay biết. Thị lực trung tâm thường được bảo tồn cho đến các giai đoạn muộn. Chính vì sự âm thầm này mà việc khám mắt định kỳ trở nên tối quan trọng.
-
Tăng nhãn áp góc đóng (Angle-closure glaucoma): Dạng này có thể xuất hiện cấp tính với các triệu chứng đột ngột và nghiêm trọng. Người bệnh có thể trải qua cơn đau mắt dữ dội, đau đầu, buồn nôn, nôn mửa, nhìn mờ và thấy quầng sáng quanh đèn. Đây là một trường hợp cấp cứu y tế, đòi hỏi phải được điều trị ngay lập tức để tránh mất thị lực vĩnh viễn.
-
Các triệu chứng khác: Trong các trường hợp cấp tính, bệnh nhân cũng có thể gặp tình trạng mắt đỏ, thị lực mờ và các rối loạn thị giác đột ngột.
Sự đa dạng trong cách biểu hiện triệu chứng cho thấy tại sao chẩn đoán sớm lại phức tạp, và nó càng nhấn mạnh tầm quan trọng của việc kiểm tra mắt chuyên sâu.
Nguyên Nhân và Các Yếu Tố Nguy Cơ: Ai Dễ Bị Tăng Nhãn Áp?
Hiểu rõ nguyên nhân và các yếu tố rủi ro giúp chúng ta chủ động hơn trong việc phòng ngừa và phát hiện bệnh.
Các Yếu Tố Chính Gây Bệnh Tăng Nhãn Áp
-
Tăng áp lực nội nhãn (IOP): Đây là yếu tố nguy cơ chính. Áp lực nội nhãn bình thường thường dao động từ 10–21 mmHg. Tuy nhiên, điều đáng lưu ý là bệnh tăng nhãn áp vẫn có thể xảy ra ở những người có IOP trong giới hạn bình thường, được gọi là tăng nhãn áp áp lực bình thường (normal-tension glaucoma). Điều này cho thấy rằng chỉ đo IOP thôi là chưa đủ để loại trừ bệnh.
-
Di truyền: Tiền sử gia đình mắc bệnh tăng nhãn áp làm tăng đáng kể nguy cơ. Các nghiên cứu liên kết gen rộng rãi gần đây đã xác định được một số locus gen liên quan. Nếu gia đình bạn có người mắc bệnh, việc kiểm tra mắt định kỳ nên được ưu tiên hàng đầu.
-
Tuổi tác: Nguy cơ mắc bệnh tăng nhãn áp tăng theo tuổi, đặc biệt là sau 40 tuổi. Đây là một phần lý do tại sao người lớn tuổi nên kiểm tra mắt thường xuyên hơn.
-
Sắc tộc: Các quần thể gốc Phi, châu Á và gốc Tây Ban Nha có nguy cơ cao hơn đối với một số loại tăng nhãn áp nhất định. Điều này cho thấy yếu tố di truyền và môi trường có thể đóng vai trò phức tạp trong sự phát triển của bệnh.
-
Các yếu tố khác: Giác mạc mỏng, cận thị, bệnh tiểu đường, tăng huyết áp và việc sử dụng corticosteroid kéo dài cũng là những yếu tố nguy cơ đáng kể. Việc kiểm soát tốt các bệnh lý nền này có thể giúp giảm thiểu rủi ro mắc bệnh tăng nhãn áp.
Các yếu tố này thường tương tác với nhau, tạo ra một mạng lưới phức tạp các rủi ro. Chính vì thế, một đánh giá toàn diện từ chuyên gia nhãn khoa là không thể thiếu.
Chẩn Đoán Tăng Nhãn Áp: Phát Hiện Kẻ Đánh Cắp Thị Lực Thầm Lặng
Vì tăng nhãn áp thường không có triệu chứng rõ ràng ở giai đoạn đầu, việc chẩn đoán sớm dựa vào các phương pháp kiểm tra chuyên biệt là cực kỳ quan trọng. Các tổ chức như Học viện Nhãn khoa Hoa Kỳ (AAO) và Hiệp hội Tăng nhãn áp châu Âu (EGS) liên tục nhấn mạnh tầm quan trọng của việc phát hiện sớm và các kế hoạch điều trị cá nhân hóa.
Các Phương Pháp Chẩn Đoán Hiện Đại
-
Đo nhãn áp (Tonometry): Đây là phương pháp đo áp lực bên trong mắt. Mặc dù áp lực bình thường là 10–21 mmHg, nhưng bệnh tăng nhãn áp vẫn có thể xảy ra ở áp lực thấp hơn. Do đó, chỉ số IOP cao là một cảnh báo mạnh mẽ, nhưng chỉ số bình thường không loại trừ hoàn toàn bệnh.
-
Soi đáy mắt (Ophthalmoscopy): Bác sĩ sẽ kiểm tra dây thần kinh thị giác để tìm kiếm các dấu hiệu "cupping" (lõm đĩa thị) và tổn thương đặc trưng. Đây là một chỉ số quan trọng về mức độ ảnh hưởng của bệnh.
-
Thị trường (Perimetry - Visual Field Testing): Phương pháp này giúp phát hiện sự mất thị lực ngoại vi, thường xảy ra trước khi bệnh nhân nhận thức được các triệu chứng. Nó giống như việc kiểm tra xem có "điểm mù" nào trong tầm nhìn của bạn hay không.
-
Chụp cắt lớp quang học (Optical Coherence Tomography - OCT): Đây là một công nghệ đã cách mạng hóa chẩn đoán sớm tăng nhãn áp. OCT cung cấp hình ảnh độ phân giải cao về dây thần kinh thị giác và lớp sợi thần kinh võng mạc, cho phép phát hiện sớm và theo dõi tiến triển của bệnh. Nhiều phòng khám hiện nay còn áp dụng phân tích OCT có hỗ trợ AI, giúp cải thiện tỷ lệ phát hiện và giám sát hiệu quả hơn.
-
Soi góc tiền phòng (Gonioscopy): Kỹ thuật này đánh giá góc thoát nước của mắt để phân biệt giữa tăng nhãn áp góc mở và góc đóng, từ đó định hướng phương pháp điều trị phù hợp.
Với những tiến bộ trong công nghệ chẩn đoán, đặc biệt là OCT, khả năng phát hiện tăng nhãn áp ở giai đoạn rất sớm đã được nâng cao đáng kể.
Điều Trị Tăng Nhãn Áp: Từ Thuốc Nhỏ Mắt Đến Các Can Thiệp Phẫu Thuật
Mục tiêu chính của điều trị tăng nhãn áp là hạ thấp áp lực nội nhãn để ngăn chặn hoặc làm chậm quá trình tổn thương dây thần kinh thị giác và bảo tồn thị lực còn lại. Không giống như đục thủy tinh thể, mất thị lực do tăng nhãn áp không thể phục hồi được, vì vậy việc điều trị kịp thời là vô cùng cần thiết.
Các Phương Pháp Điều Trị Phổ Biến
- Thuốc Nhỏ Mắt: Đây thường là liệu pháp đầu tay. Các loại thuốc nhỏ mắt giúp giảm IOP bằng cách giảm sản xuất thủy dịch hoặc tăng cường thoát thủy dịch.
-
Prostaglandin analog (ví dụ: latanoprost, bimatoprost): Đây là loại thuốc rất hiệu quả, thường chỉ cần dùng một lần mỗi ngày và có ít tác dụng phụ toàn thân. Theo thông tin cập nhật tháng 11 năm 2025, các loại thuốc prostaglandin analog gốc ở Mỹ thường có giá khoảng 20–50 USD/tháng.
-
Beta-blocker (ví dụ: timolol): Các loại thuốc này làm giảm IOP bằng cách giảm sản xuất thủy dịch.
-
Alpha agonist và carbonic anhydrase inhibitor: Được sử dụng như các liệu pháp bổ trợ hoặc thay thế.
Một thách thức lớn trong điều trị bằng thuốc là sự tuân thủ. Các phân tích tổng hợp gần đây (2024–2025) xác nhận rằng việc tuân thủ điều trị vẫn là một thách thức lớn; có tới 40% bệnh nhân không tuân thủ trong năm đầu tiên, điều này cho thấy cần tăng cường giáo dục bệnh nhân và đơn giản hóa các phác đồ điều trị.
- Liệu Pháp Laser: Liệu pháp này mang lại hiệu quả cao cho nhiều bệnh nhân.
-
Tạo hình bè bằng laser chọn lọc (Selective Laser Trabeculoplasty - SLT): Được khuyến nghị rộng rãi như một phương pháp điều trị đầu tay hoặc bổ trợ cho tăng nhãn áp góc mở. Các nghiên cứu gần đây (2024–2025) khẳng định hiệu quả và an toàn của SLT, với khả năng giảm IOP lâu dài ở 70–80% bệnh nhân.
-
Mở mống mắt chu biên bằng laser (Laser Peripheral Iridotomy): Được sử dụng để điều trị tăng nhãn áp góc đóng.
- Phẫu Thuật: Khi thuốc và laser không đủ hiệu quả, phẫu thuật sẽ được cân nhắc.
-
Phẫu thuật tăng nhãn áp xâm lấn tối thiểu (Minimally Invasive Glaucoma Surgery - MIGS): Bao gồm các thiết bị như iStent, Hydrus và Xen Gel Stent. MIGS ngày càng trở nên phổ biến nhờ thời gian phục hồi nhanh hơn và ít biến chứng hơn, mặc dù dữ liệu dài hạn vẫn đang được thu thập. Phản hồi từ người dùng và chuyên gia đối với các phẫu thuật xâm lấn tối thiểu vẫn rất tích cực, với tỷ lệ hài lòng cao được báo cáo trong các khảo sát bệnh nhân gần đây.
-
Cắt bè (Trabeculectomy) và phẫu thuật đặt ống dẫn lưu (tube shunt surgery): Được dành riêng cho các trường hợp nặng hoặc kháng trị. Đây vẫn là tiêu chuẩn vàng để giảm IOP đáng kể.
Các Liệu Pháp Mới Nổi và Tương Lai
Tính đến năm 2025, các thử nghiệm lâm sàng đang diễn ra để đánh giá các tác nhân bảo vệ thần kinh và liệu pháp gen, nhưng những phương pháp này vẫn chưa phải là tiêu chuẩn chăm sóc. Tuy nhiên, chúng mở ra hy vọng lớn cho các phương pháp điều trị tiên tiến hơn trong tương lai.
Một bước tiến đáng chú ý là vào tháng 10 năm 2025, FDA đã phê duyệt một loại cấy ghép bimatoprost phóng thích kéo dài mới, mang lại khả năng kiểm soát IOP lên tới sáu tháng chỉ với một lần thủ thuật. Điều này được kỳ vọng sẽ tác động tích cực đến sự tuân thủ điều trị và kết quả của bệnh nhân, giúp họ ít phải lo lắng về việc nhỏ thuốc hàng ngày.
Đặc Điểm Độc Đáo và Sự Khác Biệt: Tại Sao Tăng Nhãn Áp Lại Khó Nhằn?
Tăng nhãn áp không chỉ là một bệnh thông thường mà còn sở hữu những đặc điểm riêng biệt khiến nó trở thành một thách thức trong y học.
-
Tiến triển thầm lặng: Như đã đề cập, tăng nhãn áp thường được gọi là "kẻ đánh cắp thị lực thầm lặng" do giai đoạn đầu không có triệu chứng rõ ràng. Điều này khiến việc phát hiện sớm trở nên khó khăn nếu không có các buổi kiểm tra mắt định kỳ.
-
Tổn thương không hồi phục: Không giống như đục thủy tinh thể, mất thị lực do tăng nhãn áp không thể được phục hồi. Đây là lý do tại sao phát hiện và điều trị sớm lại vô cùng quan trọng để bảo tồn thị lực còn lại.
-
Các phân type đa dạng: Bệnh bao gồm nhiều phân type khác nhau như tăng nhãn áp góc mở, góc đóng, áp lực bình thường và tăng nhãn áp thứ phát, mỗi loại lại đòi hỏi những cân nhắc quản lý riêng biệt. Sự phức tạp này đòi hỏi các chuyên gia phải có kiến thức sâu rộng để đưa ra phác đồ điều trị phù hợp nhất.
-
Tiến bộ công nghệ: Sự xuất hiện của các công cụ sàng lọc dựa trên AI và thiết bị đo nhãn áp tại nhà đang dần thay đổi cách chúng ta quản lý bệnh trong tương lai. Những công nghệ này hứa hẹn sẽ cải thiện khả năng tiếp cận và hiệu quả của việc theo dõi bệnh.
Thị trường điều trị tăng nhãn áp toàn cầu dự kiến sẽ đạt 8,2 tỷ USD vào năm 2027, được thúc đẩy bởi dân số già hóa và các loại thuốc/thiết bị mới được phê duyệt. Điều này cho thấy sự quan tâm và đầu tư lớn vào việc tìm kiếm các giải pháp tốt hơn cho căn bệnh này.
Phản Ứng Thực Tế và Góc Nhìn Bệnh Nhân
Các diễn đàn bệnh nhân và các nhóm vận động (như Glaucoma Research Foundation, BrightFocus Foundation) báo cáo rằng nhận thức về bệnh đã tăng lên, nhưng sự lo lắng về tiến triển bệnh và tác dụng phụ của thuốc vẫn còn. Nhiều bệnh nhân bày tỏ sự đánh giá cao đối với các phương pháp điều trị mới, ít xâm lấn hơn và sự tiện lợi của các thiết bị cấy ghép phóng thích kéo dài. Tuy nhiên, chi phí và khả năng tiếp cận vẫn là những mối quan tâm lớn, đặc biệt là ở các khu vực có nguồn lực hạn chế.
Kết Luận: Nâng Cao Nhận Thức Để Bảo Vệ Thị Lực
Tăng nhãn áp là một căn bệnh mắt nghiêm trọng, đòi hỏi sự chú ý và hiểu biết sâu sắc. Từ những triệu chứng thầm lặng của tăng nhãn áp góc mở đến các cơn cấp tính của tăng nhãn áp góc đóng, việc chẩn đoán sớm và điều trị kịp thời là chìa khóa để bảo vệ thị lực. Với những tiến bộ vượt bậc trong chẩn đoán, đặc biệt là công nghệ OCT hỗ trợ AI, cùng với các lựa chọn điều trị đa dạng từ thuốc nhỏ mắt, laser đến phẫu thuật MIGS và các liệu pháp mới nổi, hy vọng cho bệnh nhân tăng nhãn áp ngày càng được củng cố.
Tuy nhiên, thách thức về sự tuân thủ điều trị và khả năng tiếp cận vẫn còn đó. Điều này nhấn mạnh vai trò không ngừng của giáo dục y tế và các nỗ lực nghiên cứu để tìm ra các giải pháp hiệu quả và dễ tiếp cận hơn. Việc kiểm tra mắt định kỳ, đặc biệt là với những người có yếu tố nguy cơ, không chỉ là khuyến nghị mà còn là một hành động thiết yếu để phát hiện và ngăn chặn "kẻ đánh cắp thị lực" này trước khi quá muộn.